Nov 13, 2022
LA LECTURE DES ARTICLES - CLASS 46


Stem Cells OU Cellules souches
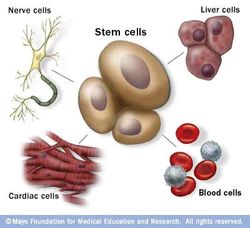
Stem Cells OU Cellules souches
01**
Cellules souches
par Jonathan Slack
Une très courte introduction
Stem Cells (2021) fournit une introduction aux cellules souches - comment elles sont utilisées par les scientifiques, les thérapies qui existent aujourd'hui et ce que l'avenir proche nous réserve. Il se concentre sur la considération médicale et scientifique des cellules souches et ne considère que brièvement les aspects éthiques, politiques et juridiques.
Cette "très courte introduction" fait partie d'une série de plus de 650 courtes introductions couvrant une myriade de sujets dans toutes les disciplines.
Introduction
Qu'est-ce qu'il y a pour moi? Tout ce que vous avez toujours voulu savoir sur la science des cellules souches.
Nous vieillirons tous et mourrons un jour. C'est inévitable. Mais en cours de route, ne serait-il pas idéal d'éviter autant que possible les handicaps et les maladies associés à la vieillesse ?
Des conditions médicales comme la maladie d'Alzheimer ou un accident vasculaire cérébral peuvent changer la vie, et il est naturel d'espérer un « remède miracle » si vous ou un être cher en êtes affecté. Mais beaucoup prétendent que ce miracle pourrait déjà être là, sous la forme d'une thérapie par cellules souches. En conséquence, une grande partie de la recherche – et une grosse somme d'argent – est maintenant concentrée sur ce domaine précis. Mais vaut-il tout le battage médiatique?
Dans ce ARTICLE to Jonathan Slack's Stem Cells , nous avons réduit au minimum le jargon médical et les aspects techniques. Au lieu de cela, nous nous concentrons sur ce que sont les cellules souches, les limites des traitements actuels des cellules souches et le potentiel de traitements à l'avenir - le tout dans le but d'aller au fond de cette science complexe.
Dans ce ARTICLE, vous découvrirez également
• pourquoi les cellules souches embryonnaires n'existent que dans les cultures tissulaires ;
• à quoi « l'accélération » fait référence ; et
• la différence entre les cellules souches pluripotentes et spécifiques aux tissus.
02**
Key idea 1
Stem cells
Avant de nous plonger dans ce que sont exactement les cellules souches, commençons par quelques notions de base. Les cellules – ne mesurant pas plus de 0,02 mm de diamètre – sont les éléments constitutifs de toute plante ou animal. Les corps humains ont environ 200 types de cellules visuellement différents. La plupart d'entre elles sont connues sous le nom de cellules différenciées .
Cela signifie qu'ils ont des fonctions spécifiques et peuvent être clairement identifiés dès leur apparition au microscope. Des exemples typiques incluent nos cellules hépatiques, nos cellules cérébrales et nos cellules musculaires cardiaques.
Ensuite, il y a les cellules indifférenciées . Ceux-ci ont une apparence plus générique. Mais les apparences peuvent être trompeuses – certaines de ces cellules peuvent également être spécialisées pour remplir des fonctions spécifiques. Par exemple, des cellules indifférenciées peuvent également être trouvées dans les embryons et se développer en cellules différenciées au fur et à mesure que l'embryon se développe.
Malheureusement, on les trouve également dans certains cancers, où leur capacité de croissance illimitée peut être synonyme de mauvaise nouvelle.
Certaines cellules indifférenciées, mais pas toutes, sont ce que nous appelons des cellules souches .
La caractéristique déterminante des cellules souches est qu'elles sont capables de se reproduire et de générer une progéniture qui devient des cellules différenciées. Ils existent généralement dans un organisme pendant toute sa vie, habitant des endroits comme la peau, le sang et la muqueuse des intestins.
Pour examiner ces cellules, examinons de plus près la peau. La couche supérieure de votre peau, l' épiderme , est constituée de cellules appelées kératinocytes .
Au cours de la journée, ceux-ci s'usent. Ainsi, pour entretenir votre peau, de nouvelles cellules sont créées par les cellules souches présentes dans la couche basale de votre peau.
Certaines de ces cellules deviennent de nouvelles cellules souches ; d'autres mûrissent et se développent en nouveaux kératinocytes pour reconstituer les cellules anciennes, blessées ou mortes. L'épiderme est ce qu'on appelle un tissu de renouvellement car il se renouvelle en permanence. Sans ces cellules souches spécifiques aux tissus , cela ne serait pas possible.
03**
Les cellules souches les plus connues sont aujourd'hui les cellules souches embryonnaires, ou cellules ES. C'est ce type de cellule souche qui est généralement la cause de la controverse – et ce à quoi la plupart des gens pensent quand la recherche sur les cellules souches est mentionnée. Mais, en réalité, les cellules ES n'existent pas réellement dans la nature. Ils ont été créés par des scientifiques et n'existent que sous forme de cultures de tissus conservées dans des laboratoires.
Les cellules ES sont produites à partir de cellules trouvées dans les embryons précoces et sont capables de produire des cellules différenciées qui peuvent se diviser sans limite, ce qui les rend pluripotentes . Ils sont polyvalents : ils peuvent soit se diviser pour créer plus de cellules souches, soit se transformer en n'importe quel autre type de cellule dans le corps. Mais toutes les cellules d'un embryon ne sont pas des cellules souches. Une fois qu'un embryon a mûri, ses cellules ne sont plus considérées comme des cellules souches car elles se transforment en d'autres types de cellules en quelques jours seulement.
OK, c'était beaucoup. Pour conclure ce premier chapitre, passons rapidement en revue les différences entre les cellules souches embryonnaires et les cellules souches spécifiques aux tissus. Les cellules souches embryonnaires sont pluripotentes, ce qui signifie qu'elles peuvent former n'importe quel type de cellule présent dans le corps. Les cellules souches spécifiques aux tissus, en revanche, ne sont pas pluripotentes - elles ne peuvent produire que des cellules du type de tissu dont elles sont issues.
Dans les prochains chapitres, nous allons approfondir ces types de cellules souches et leurs applications possibles.
04**
Idée clé 2
Cellules souches embryonnaires
Comme nous l'avons déjà mentionné, les cellules souches embryonnaires provoquent généralement les débats les plus éthiques et politiques – en particulier les cellules ES humaines.
Les opposants à la recherche sur les cellules souches soutiennent souvent que les embryons préimplantatoires devraient avoir tous les droits humains et que les utiliser pour fabriquer des cellules ES équivaut à un meurtre.
Habituellement, le raisonnement est basé sur des motifs religieux. Les catholiques modernes, par exemple, croient que la vie humaine commence à la fécondation. Fait intéressant, ce n'était pas toujours le cas. Au Moyen Âge, l'Église catholique proclamait que l'âme pénétrait dans le fœtus lors de l'accélération.
C'est à ce moment-là qu'une mère a senti le fœtus bouger pour la première fois - vers 18 à 24 semaines. Les bouddhistes partagent le point de vue catholique moderne, tandis que les enseignements juifs et islamiques ne reconnaissent l'embryon qu'après 40 jours. Pour les hindous, la vie commence en fonction du moment où la réincarnation se produit – quelque part entre la conception et sept mois.
Les points de vue des scientifiques biomédicaux diffèrent sur beaucoup de choses.
Mais ils conviennent généralement que la personnalité se développe progressivement et que les embryons préimplantatoires ne sont pas des êtres humains – ils ressemblent davantage à des cultures cellulaires ou à des échantillons de tissus. Martin Evans et Matthew Kaufman de l'Université de Cambridge, et Gail Martin de l'Université de Californie, ont isolé pour la première fois des cellules ES de souris en 1981.
L'isolement des cellules ES humaines a suivi environ sept ans plus tard, lorsque James Thomson les a cultivées pour la première fois à partir d'embryons humains à l'Université de Wisconsin. Mais, croyez-le ou non, ce sont en fait de souris qui ont été les plus importantes pour la science jusqu'à présent.
05**
les cellules ES
Ces cellules de souris peuvent être injectées dans des blastocystes de souris - un embryon à un stade précoce qui contient un amas de cellules indifférenciées. Ils s'intègrent ensuite à l'embryon hôte et la progéniture résultante porte les variantes génétiques injectées au stade du blastocyste. Le résultat? Une lignée de souris génétiquement modifiées.
Gros problème, hein ? Eh bien oui, en fait ! Les 35 dernières années de recherche sur des dizaines de milliers de souris génétiquement modifiées ont été basées sur cette technique. Sans ces souris, une grande partie de la recherche sur les maladies humaines, les enquêtes sur la fonction normale des gènes et les tests de nouveaux médicaments n'auraient pas été possibles.
Les cellules ES humaines partagent bon nombre des mêmes propriétés que celles des cellules ES de souris, notamment le fait d'être fabriquées à partir d'embryons. Mais il y a de grandes différences.
Par exemple, nous savons maintenant qu'il existe deux états cellulaires pluripotents appelés naïfs et amorcés .
Les cellules ES de souris sont du type naïf et les cellules ES humaines sont amorcées. Les scientifiques ne savent pas encore pourquoi c'est le cas, mais cela entraîne des différences dans l'expression, l'apparence et le comportement des gènes. Seules les cellules naïves peuvent être intégrées dans un embryon hôte, alors que seules les cellules amorcées peuvent mener à bien le processus de différenciation.
Alors, où les cellules ES humaines entrent-elles en scène ? Eh bien, les scientifiques les utilisent dans trois principaux domaines de recherche - le développement humain normal, la pathologie cellulaire des maladies génétiques et le dépistage des médicaments - ce qui peut supprimer le besoin de tests sur les animaux.
06**
Idée clé 3
Cellules souches pluripotentes et thérapies potentielles.
Nous sommes en 1997 et Ian Wilmut travaille à l'Institut Roslin près d'Édimbourg, en Écosse. Il prélève le noyau d'une cellule de culture tissulaire de mouton et le transplante dans l'ovocyte énucléé d'une brebis femelle. Il transfère ensuite l'embryon ainsi obtenu dans l'utérus d'une autre brebis, qui agit comme mère porteuse.
Quelque 22 semaines plus tard, un agneau nouveau-né devient le tout premier mammifère cloné : Dolly.
En fait, le clonage réussi existait bien avant Dolly. À la fin du XIXe siècle, les scientifiques avaient réussi à cloner des grenouilles et des oursins.
Cloner quelque chose signifie faire une copie génétique identique.
De nos jours, c'est une procédure assez courante et se produit pratiquement tous les jours dans le monde dans tous les laboratoires biomédicaux. Mais le type de clonage dont nous parlons ici n'est pas aussi dramatique que le clonage d'un animal entier – il s'agit de faire croître une colonie de cellules, où chaque cellule est génétiquement identique à son fondateur.
La plupart des gens s'accordent à dire que le clonage d'humains serait une mauvaise idée. Mais en utilisant la transplantation nucléaire de cellules somatiques - le processus utilisé pour produire l'embryon qui est devenu Dolly - il est possible d'établir une lignée de cellules ES comme source de clonage thérapeutique .
Ce n'est pas facile à faire. Réalisé pour la première fois en 2013, il n'a été répété avec succès que dans quelques laboratoires. Une partie du problème consiste à obtenir des ovocytes humains, qui doivent être prélevés chirurgicalement sur des femmes volontaires humaines - une procédure désagréable et risquée. Ensuite, seule une petite minorité d'œufs reconstitués se développent avec succès en une lignée cellulaire ES.
07**
En 2006, Shinya Yamanaka de l'Université de Kyoto a découvert une nouvelle méthodologie qui facilitait la production de cellules similaires aux cellules ES, appelées cellules souches pluripotentes induites - ou iPS -. Un an plus tard, des cellules iPS humaines étaient fabriquées. De nos jours, ils peuvent être produits à partir de globules blancs extraits d'un simple échantillon de sang.
Les cellules iPS sont spécifiques au patient. En tant que telles, les cellules différenciées sont une correspondance immunologique avec le donneur. Cela signifie que si ces cellules sont greffées au patient, il n'y a pas besoin de médicaments immunosuppresseurs. Cependant, à l'heure actuelle, les coûts de production sont trop élevés pour que ce traitement soit viable.
Au lieu de cela, des banques de lignées cellulaires iPS sont créées dans l'espoir que la plupart de la population puisse trouver une compatibilité appropriée pour la greffe et ne nécessite qu'une quantité minimale d'immunosuppression. Des recherches sur d'autres solutions sont également en cours.
De toutes les thérapies, le traitement de la dégénérescence rétinienne a eu le plus de succès – et est prometteur pour l'avenir. Environ 10 % des personnes de plus de 65 ans souffrent d'un degré de dégénérescence maculaire liée à l'âge , ou DMLA, au centre de la rétine de l'œil. Les cas graves se caractérisent par une perte de la vision centrale, qui se traduit par une incapacité à lire et à reconnaître les visages.
Des essais cliniques menés dans plusieurs pays depuis 2011 ont montré que les greffes sous la rétine ont peu d'effets secondaires et nécessitent peu d'immunosuppression. La plupart des traitements ont entraîné une amélioration de l'acuité visuelle. Une prévalence élevée de DMLA couplée à un traitement relativement simple signifie qu'il est probable que cela sera utilisé plus fréquemment à l'avenir.
Des types similaires de thérapies cellulaires pluripotentes sont également en cours pour traiter le diabète de type 1, la maladie de Parkinson, les maladies cardiaques et même les lésions médullaires - mais, jusqu'à présent, les études montrent des résultats variables.
08**
Idée clé 4
Cellules souches spécifiques aux tissus et thérapies potentielles
Nos corps échangent continuellement des cellules : les cellules meurent et de nouvelles cellules les remplacent. Mais toutes les cellules ne le font pas de la même manière.
Certaines cellules, appelées cellules post-mitotiques , ne se divisent plus jamais. Des exemples de ceux-ci sont les neurones et les fibres musculaires.
D'autres cellules, dites en expansion , ne se divisent que pendant notre enfance ; ils s'arrêtent quand nous cessons de grandir. Ceux-ci incluent des cellules dans les tissus conjonctifs et dans de nombreux organes, y compris le foie, les reins, la thyroïde et autres.
Et puis il y en a d'autres, appelées cellules de renouvellement , qui remplacent continuellement les tissus dans lesquels elles se trouvent ; ils génèrent de nouvelles cellules exactement au moment de la mort des anciennes cellules. Les cellules de renouvellement persistent pendant toute la vie de l'organisme. Chez l'homme, on les trouve dans l'épiderme, ainsi que dans des éléments comme nos intestins, nos testicules et le système hématopoïétique de notre moelle osseuse - qui est responsable de la génération des cellules sanguines et des cellules de notre système immunitaire.
Plus de 50 000 greffes de cellules souches hématopoïétiques - GCSH - sont réalisées chaque année dans le monde. C'est sans aucun doute le type de thérapie par cellules souches le plus important actuellement utilisé. Mieux connue sous le nom de «greffe de moelle osseuse», la HSCT est désormais le terme préféré car elle couvre également les greffes où les cellules hématopoïétiques proviennent d'autres sources, comme le cordon ombilical. Son utilisation principale est de traiter la leucémie et le lymphome. La HSCT a également été utilisée pour traiter certaines maladies génétiques du sang, notamment la drépanocytose et un groupe de maladies de l'hémoglobine.
D'autres traitements existants reposent sur des cellules souches spécifiques aux tissus. Par exemple, il est possible d'utiliser de l'épiderme cultivé pour traiter des brûlures graves ou d'utiliser des cellules souches de la cornée pour traiter des maladies et des blessures oculaires.
09**
Idée clé 5
Des attentes futures réalistes
Nous pouvons tous être reconnaissants des progrès de la médecine aux XXe et XXIe siècles. Pourtant, les générations futures peuvent nous regarder en arrière avec incrédulité :
nous vivons à une époque où les blessures à la colonne vertébrale peuvent entraîner une paralysie complète, où les membres perdus ne peuvent pas être régénérés et où l'insuffisance cardiaque et le cancer peuvent se terminer par la mort.
Le battage médiatique entourant la promesse de guérisons dans les années 2000 était en partie le résultat des controverses sur les cellules souches embryonnaires humaines. De nombreux politiciens pensaient également que la thérapie par cellules souches serait "la prochaine grande chose" qui pourrait les sauver des économies défaillantes. Mais les scientifiques sont moins optimistes quant aux thérapies ; ils voient plus de valeur dans la recherche sur le développement embryonnaire et dans le dépistage des drogues.
Lorsque nous pensons à l'avenir, nous pouvons tirer quelques leçons de la greffe de cellules souches hématopoïétiques, ou HSCT – une histoire que les analystes n'auraient pas pu prédire à l'avance.
10**
Tout d'abord, on savait peu de choses sur le système hématopoïétique dans les années 1950 lorsque les recherches dans ce domaine ont commencé. Il a fallu des décennies avant que les cellules souches hématopoïétiques soient finalement isolées chez la souris en 1988 – puis quelques années de plus avant qu'elles ne soient isolées chez l'homme.
Malgré les progrès des taux de guérison de maladies comme la leucémie, le traitement est très agressif et le taux de mortalité est élevé. Cela signifie qu'il n'est pas adapté pour traiter de nombreuses autres maladies où les risques ne peuvent être justifiés. De plus, le coût du traitement HSCT est prohibitif - plus de 600 000 $ aux États-Unis et 200 000 € en Allemagne.
En regardant tout cela avec le recul, on constate que la connaissance du système hématopoïétique n'a été acquise que grâce à la recherche. De nombreuses découvertes n'avaient aucune valeur commerciale potentielle. Et d'autres qui l'ont fait ont été jetés pendant le développement. Il y a eu de longs délais entre la compréhension de la biologie et la mise en œuvre de nouvelles thérapies.
Dans le cas de la HSCT, cela a pris environ 20 ans. La réglementation d'aujourd'hui rendrait probablement cela beaucoup plus long.
La manipulation des gènes et des cellules apportera de grandes innovations à l'avenir. Au cours des dix prochaines années seulement, il y aura probablement des progrès dans la thérapie par cellules souches : les greffes de cellules pourraient traiter la dégénérescence maculaire liée à l'âge dans les yeux, les neurones dopaminergiques pour la maladie de Parkinson et les cardiomyocytes pour réparer les cœurs endommagés. Le traitement du diabète de type 1 par des implants de cellules bêta pancréatiques peut également s'avérer faisable.
11**
Et nous pouvons même voir l'inversion de la paralysie d'un traumatisme médullaire.
La biologie des cellules souches a un énorme potentiel. Mais prédire son avenir est difficile. Les scientifiques biomédicaux pensent que nous pourrons un jour régénérer les membres manquants et qu'il y aura certainement des remèdes contre le diabète, le cancer et l'insuffisance cardiaque. Mais les progrès vers ces résultats seront probablement lents et nécessiteront beaucoup plus de recherches.
Final summary.
Vous venez de terminer notre ARTICLE to Stem Cells, par Jonathan Slack.
La clé à emporter est:
Il existe différents types de cellules souches, y compris les cellules souches embryonnaires et les cellules souches spécifiques aux tissus. Ils sont utilisés dans diverses applications, thérapies et essais pour traiter certaines des maladies les plus résistantes au traitement au monde. Bien que de nombreuses recherches prometteuses soient menées dans le domaine de la recherche sur les cellules souches, les progrès sont lents.
Voici quelques conseils pratiques :
Restez sceptique.
Armé de vos nouvelles connaissances, restez sceptique quant aux remèdes miracles vantés par les cliniques privées de cellules souches. Si vous avez une quelconque influence sur la politique ou les entreprises concernant la recherche sur les cellules souches, faites pression pour des décisions sensées concernant le financement et la réglementation au cours des prochaines décennies. Les cellules souches pourraient un jour produire les remèdes miracles tant attendus, mais il reste encore un long chemin à parcourir.
By undefined
5 notes ・ 2 views
French
Elementary